O que é mpox: sintomas, transmissão e prevenção
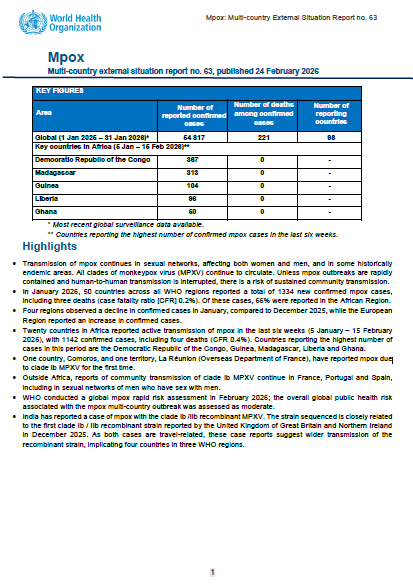
Introdução: por que mpox importa
Mpox é o nome atual usado para a doença antes chamada de varíola dos macacos. A atenção pública aumentou após surtos internacionais em 2022–2023, mostrando que o vírus pode se espalhar em redes humanas e exigir medidas de saúde pública coordenadas. Com sintomas visíveis e possibilidade de transmissão por contato físico, entender mpox é relevante para reduzir estigma, proteger grupos vulneráveis e orientar ações de prevenção.
O que é mpox e como se manifesta
Mpox é causado por um orthopoxvírus relacionado ao vírus da varíola. O quadro típico começa com febre, dor de garganta, dores musculares e linfadenopatia, seguido por exantema que evolui de máculas para pápulas, vesículas e crostas. As lesões podem afetar qualquer parte do corpo, inclusive área genital e anal. O período de incubação varia tipicamente de 5 a 21 dias.
Transmissão
O vírus se transmite principalmente por contato direto com lesões, fluidos corporais, objetos contaminados (como roupas ou roupas de cama) ou gotículas respiratórias em contato próximo. Durante os surtos recentes, a transmissão por contato íntimo, inclusive em contextos sexuais, foi uma via importante. A transmissão vertical (mãe para feto) e por contato com animais infectados também são possíveis em contextos específicos.
Diagnóstico e tratamento
O diagnóstico é confirmado por testes laboratoriais, em especial PCR de amostras das lesões. O manejo é em grande parte de suporte: hidratação, controle da dor e tratamento de infecções secundárias. Antivirais como tecovirimat (TPOXX) têm sido usados em casos graves ou em pacientes imunocomprometidos, conforme disponibilidade e indicação médica. Vacinas desenvolvidas originalmente para varíola (ex.: vacinas baseadas em vírus vaccinia como JYNNEOS/Imvanex) são eficazes na prevenção quando administradas de acordo com protocolos locais.
Conclusão: implicações para o leitor
Mpox continua sendo uma preocupação de saúde pública que exige vigilância, testagem acessível e campanhas informativas sem estigmatização. Medidas práticas incluem evitar contato próximo com pessoas com erupção cutânea, procurar avaliação médica ao surgir sintomas e seguir orientações locais sobre vacinação e isolamento (geralmente até que todas as crostas tenham caído). A prevenção focalizada em grupos de maior risco, ampliação do acesso a vacinas e tratamentos e comunicação clara são essenciais para controlar futuros surtos.


