Atualização sobre doenca mpox casos e medidas de vigilância
Introdução: por que acompanhar os doenca mpox casos
O acompanhamento dos doenca mpox casos continua relevante para a saúde pública global e nacional. Embora o pico da grande onda de 2022 tenha sido seguido por redução na incidência em muitos países, surtos esporádicos e casos isolados ainda ocorrem. Monitorar esses casos ajuda a orientar políticas de vacinação, testagem e prevenção, além de reduzir estigmas associados à doença.
Contexto e detalhes sobre os casos
O agente, sintomas e transmissão
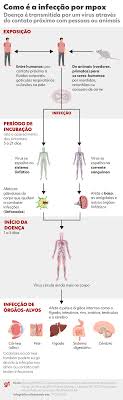
Mpox é causada por um orthopoxvírus relacionado ao vírus da varíola. Os sintomas mais comuns incluem febre, linfadenopatia e erupção cutânea característica com lesões que passam por vários estágios. A transmissão ocorre por contato direto com lesões, fluidos corporais, objetos contaminados (como roupas ou roupa de cama) e, em contextos recentes de transmissão, por contato íntimo durante atividades sexuais.
Situação epidemiológica e resposta
Em maio de 2023 a Organização Mundial da Saúde revisou o status de emergência global relacionado ao mpox, mas enfatizou a necessidade de vigilância contínua. Autoridades de saúde em vários países mantêm sistemas de notificação, testes laboratoriais e campanhas de informação para grupos mais atingidos. Vacinas desenvolvidas para varíola — como a vacina MVA-BN (conhecida comercialmente como Jynneos, Imvanex ou Imvamune) — têm sido usadas em estratégias de prevenção direcionadas a populações de risco. Antivirais como tecovirimat também foram disponibilizados em alguns locais para uso sob protocolos específicos.
Conclusão: implicações e recomendações para leitores
Embora a pressão epidemiológica global tenha diminuído em comparação com o pico, os doenca mpox casos reforçam a necessidade de vigilância, testagem acessível e campanhas educativas. Profissionais de saúde devem manter atenção a quadros de erupção cutânea com febre e oferecer testagem quando indicada. Para o público em geral, recomenda-se evitar contato próximo com pessoas com lesões suspeitas, procurar orientação médica ao apresentar sintomas e adotar medidas para reduzir o estigma. A tendência provável é de controle por meio de ações focalizadas, mas a continuidade de monitoramento e a integração com serviços de saúde sexual e comunitária serão cruciais para evitar novas ondas de transmissão.